ประเด็นสำคัญ
- เด็กที่มีน้ำหนักแรกเกิดต่ำกว่าเกณฑ์ มีความเสี่ยงเป็นโรคซึมเศร้าตอนโตเพิ่มขึ้น 1.4 เท่า สาเหตุสำคัญคือความเครียดของแม่ระหว่างตั้งครรภ์ซึ่งยังสามารถฝากร่องรอยเอาไว้ในสมองของลูกอย่างถาวร
- นอกจากปัจจัยจากชีวภาพ ความเสี่ยงด้านสุขภาพใจยังขึ้นอยู่กับ 'ปัจจัยสังคมกำหนดสุขภาพ' (Social Determinants of Health) หรือบริบทแวดล้อมทางสังคมและวัฒนธรรมที่บีบคั้นแม่และลูกตั้งแต่อุ้มท้องจนเติบโตขึ้น ซึ่งเป็นปัจจัยที่ยังแก้ไขได้
- สภาพแวดล้อมที่ไม่เหมาะแก่การเติบโต อาทิ การถูกปล่อยปละละเลย ถูกใช้ความรุนแรง ส่งผลให้เด็กมีพัฒนาการล่าช้า สะสมความเสี่ยงด้านสุขภาพใจทีละเล็กน้อย โตมาเป็นวัยรุ่นและผู้ใหญ่ที่รับมือกับความเครียดได้ไม่ดี และยังมีแนวโน้มส่งต่อความรุนแรงข้ามรุ่นเป็นวงจร
ความสามารถในการรับมือเรื่องยากๆ ทางจิตใจที่ถาโถมเข้ามาในชีวิตมักถูกมองว่าเป็นทักษะเฉพาะตัวของคนแต่ละคน ภายใต้บริบทเดียวกัน บางคนล้มแล้วลุกได้ไว บางคนต้องใช้เวลายาวนานเยียวยาแผลใจ คำถามสำคัญคือ ความเข้มแข็ง-อ่อนแอในจิตใจคนเราเริ่มขึ้นตั้งแต่เมื่อไหร่ เราฝึกฝนกำหนดใจเราเองได้แค่ไหน? และนโยบายสุขภาพใจควรมีบทบาทอย่างไรกับปัจจัยที่เกินการควบคุมของปัจเจกบุคคล?
ศูนย์ความรู้นโยบายเด็กละครอบครัว (คิด for คิดส์) โดยความร่วมมือระหว่าง สสส. และ 101 PUB ชวนสืบสาวต้นตอของปัญหาสุขภาพใจผ่านกรอบคิดปัจจัยสังคมกำหนดสุขภาพ (Social Determinant of Health) และติดตามว่าสถานการณ์ของปัจจัยที่ส่งผลต่อสุขภาพใจคนไทยมีแนวโน้มเป็นอย่างไรในปัจจุบัน
น้ำหนักแรกเกิดน้อย เสี่ยงซึมเศร้าตอนโต
ท่ามกลางปัญหาสุขภาพจิตที่ทวีความรุนแรงขึ้นทั่วโลก งานวิจัยจำนวนมากตั้งแต่ในห้วงทศวรรษ 2000s เป็นต้นมา พยายามพิสูจน์หาความเชื่อมโยงระหว่างปัจจัยสุขภาพในครรภ์มารดากับสุขภาพจิตของลูกเมื่อโตเป็นผู้ใหญ่ อาทิ การคลอดก่อนกำหนด ภาวะน้ำหนักตัวน้อยทั้งก่อนและหลังคลอด ฯลฯ เพื่อสืบสาวไปให้ถึงต้นเหตุของปัญหามากที่สุด งานประมวลผลการวิจัย 15 ชิ้นที่มีขนาดกลุ่มตัวอย่างรวมกันเกือบสามหมื่นคน พบว่าปัจจัยที่มีความสัมพันธ์กับโรคซึมเศร้าอย่างชัดเจนคือ การมีน้ำหนักแรกเกิดต่ำกว่า 2,500 กรัม ซึ่งทำให้เด็กมีความเสี่ยงเป็นโรคซึมเศร้าเมื่อโตขึ้น มากกว่าเด็กน้ำหนักปกติราว 1.4 เท่า[1] Mola, Christian Loret De, Giovanny Vinícius Araújo De França, Luciana de Avila Quevedo, and Bernardo Lessa Horta. 2014. ‘Low Birth Weight, Preterm Birth and Small for Gestational Age Association with Adult Depression: Systematic Review and Meta-Analysis’. The British Journal of Psychiatry 205 (5): 340–47. https://doi.org/10.1192/bjp.bp.113.139014.
สาเหตุที่เด็กเกิดมาตัวเล็กมักเกิดจากการที่แม่เครียด ได้รับสารอาหารไม่เพียงพอ ทำงานที่ใช้แรงงานหนัก รวมถึงการบริโภคแอลกอฮอลล์และสารเสพติด[2]Joint Commissioning Panel for Mental Health. 2015. ‘Guidance for Commissioning Public Mental Health Services – Practical Mental Health Commissioning’.
ปัจจัยเสี่ยงเหล่านี้มักพบมากขึ้นในครัวเรือนยากจน เห็นได้จากผลสำรวจสถานการณ์เด็กและสตรีในประเทศไทย 2022 ที่พบว่าเด็กที่เกิดในครัวเรือนยากจนที่สุด 40% ล่างของไทย มีโอกาสเกิดมาน้ำหนักต่ำกว่าเกณฑ์ 14.9% ขณะที่ค่าเฉลี่ยอยู่ที่ 10.3%[3]สำนักงานสถิติแห่งชาติ 2566. โครงการสำรวจสถานการณ์เด็กและสตรีในประเทศไทย พ.ศ. 2565, รายงานผลฉบับสมบูรณ์. กรุงเทพมหานคร: สำนักงานสถิติแห่งชาติ. เด็กยากจนจึงเริ่มต้นชีวิตอย่างด้อยกว่าเพื่อนไม่ใช่แค่ในด้านฐานะทางเศรษฐกิจ สังคม หรือสุขภาพร่างกาย แต่ยังอาจรวมไปถึงความเสี่ยงด้านสุขภาพใจที่ติดตัวมาตั้งแต่ก่อนลืมตาดูโลกแล้วด้วยซ้ำ

ความเครียดของแม่ ทิ้งร่องรอยในสมองลูก
ปัญหาสุขภาพใจของแม่ตั้งครรภ์ สามารถส่งผลต่อพัฒนาการสมองและความสามารถในการรับมือกับความเครียดของลูกในระยะยาว ติดตัวจนกระทั่งเติบโตเป็นผู้ใหญ่
ในช่วงปี 1959-1966 โครงการวิจัยของสถาบันสุขภาพแห่งชาติสหรัฐฯ (NIH) เก็บตัวอย่างเลือดของแม่ตั้งครรภ์กว่าห้าหมื่นคนไว้ในคลังที่อุณหภูมิ −20 °C เพื่อใช้ศึกษาผลกระทบด้านสุขภาพในระยะยาว งานวิจัยในปี 2020 รับสมัครลูกที่เกิดจากแม่ในโครงการนี้จำนวน 80 คน มาเข้ารับการสแกนสมองด้วยคลื่นแม่เหล็กไฟฟ้า ทดสอบเทียบกับตัวอย่างเลือดของแม่ในช่วงเริ่มต้นไตรมาสสามของการตั้งครรภ์ ซึ่งเป็นช่วงเวลาที่สมองของทารกชายหญิงเริ่มพัฒนาขึ้นแตกต่างกัน และพบว่าความไม่สมดุลของสารเคมีที่บ่งชี้ถึงการอักเสบของเซลล์ (Inflammatory marker) ในร่างกายของแม่ที่มีความเครียดขณะตั้งครรภ์ สัมพันธ์กับวิธีที่สมองลูกตอบสนองต่อความเครียด โดยมีผลแตกต่างกันออกไปในชายและหญิงด้วย แสดงให้เห็นว่าความเครียดจากแม่ที่ส่งต่อถึงลูกสามารถทิ้งร่องรอยไว้อย่างถาวร แม้กระทั่งในอีก 45 ปีถัดมา[4]Goldstein, Jill M., Justine E. Cohen, Klara Mareckova, Laura Holsen, Susan Whitfield-Gabrieli, Stephen E. Gilman, Stephen L. Buka, and Mady Hornig. 2021. ‘Impact of Prenatal Maternal Cytokine Exposure on Sex Differences in Brain Circuitry Regulating Stress in Offspring 45 Years Later’. Proceedings of the National Academy of Sciences 118 (15): e2014464118. … Continue reading
ชะตากรรมที่หลีกเลี่ยงไม่ได้?
ปัจจัยเชิงชีววิทยาไม่ได้เป็นปัจจัยเดียวที่กำหนดชะตากรรมซึมเศร้าของคนคนหนึ่งตลอดชีวิต แต่ยังมีปัจจัยอื่นๆ อาทิ ฐานะทางเศรษฐกิจ การจ้างงาน ไปจนถึงชุดคุณค่าที่คนยึดถือ เรียกรวมๆ ว่าเป็น ‘ปัจจัยสังคมกำหนดสุขภาพ’ (Social Determinants of Health) แนวคิดนี้มุ่งแก้ไขปัญหาความเหลื่อมล้ำทางสุขภาพ โดยการขยายขอบเขตความเข้าใจ ‘สุขภาพ’ ให้ครอบคลุมมิติทางสังคมและวัฒธรรม มองปัญหาอย่างเป็นองค์รวมตลอดทุกช่วงชีวิตคน (life-course approach)[5]World Health Organization. 2014. Social Determinants of Mental Health. Geneva: World Health Organization. https://iris.who.int/handle/10665/112828.
งานวิจัยที่ประมวลผลการวิจัยเกี่ยวกับปัจจัยที่ก่อให้เกิดปัญหาสุขภาพจิตแก่แม่ตั้งครรภ์ในประเทศรายได้ปานกลาง-ต่ำลงไป รวม 17 ชิ้น พบว่าปัจจัยสำคัญที่ส่งผลลบได้แก่ ความยากจน การตั้งครรภ์โดยไม่ได้ตั้งใจ/อายุยังน้อย การได้รับการช่วยเหลือและสนับสนุนเชิงจิตใจที่ไม่เพียงพอ การถูกกระทำรุนแรงจากคู่ชีวิต การมีพ่อแม่ของคู่สมรสที่ไม่เป็นมิตร ไปจนถึงการอุ้มท้องทารกเพศหญิงในบางสังคม ขณะที่ปัจจัยป้องกันปัญหาสุขภาพจิตของแม่ ได้แก่ การมีการศึกษาที่สูงขึ้น การมีงานประจำ และการมีคู่ชีวิตที่พึ่งพาได้[6] Fisher, Jane, Meena Cabral de Mello, Vikram Patel, Atif Rahman, Thach Tran, Sara Holton, and Wendy Holmes. 2012. ‘Prevalence and Determinants of Common Perinatal Mental Disorders in Women in Low- and Lower-Middle-Income Countries: A Systematic Review’. Bulletin of the World Health Organization 90 (2): 139-149H. https://doi.org/10.2471/BLT.11.091850. จะเห็นว่าปัจจัยเหล่านี้สัมพันธ์กับลักษณะทางสังคม วัฒนธรรมที่อาจมีความเฉพาะตัวออกไป และในขณะเดียวกันก็เป็นสิ่งที่อาจเปลี่ยนแปลงแก้ไขได้
ถึงที่สุดแล้วการมีน้ำหนักแรกเกิดต่ำกว่าเกณฑ์หรือการมีปฏิกริยาทางสมองที่ทำให้เครียดได้ง่าย จึงไม่ได้เป็นต้นเหตุของโรคซึมเศร้าโดยตัวของมันเอง ทว่าเป็นเพียงองค์ประกอบหนึ่งภายใต้ปัจจัยแวดล้อมของครอบครัวที่ทำให้แม่คนหนึ่งตกอยู่ในสภาวะบีบคั้นทั้งก่อนและหลังคลอด และเป็นสภาพแวดล้อมเหล่านี้เองที่เด็กจะเติบโตขึ้นเป็นผู้ใหญ่ต่อไป
พัฒนาการล่าช้า จุดเริ่มต้นของปัญหาสุขภาพใจ
สัญญาณแรกของปัญหาสุขภาพใจวัยผู้ใหญ่ ปรากฏตั้งแต่ในช่วงห้าขวบปีแรกของชีวิต ในรูปแบบของการมีพัฒนาการล่าช้า ซึ่งส่วนหนึ่งอาจมีสาเหตุมาจากพันธุกรรมและคุณภาพครรภ์ และอีกส่วนสำคัญคือการถูกปล่อยปละละเลย และการเผชิญความรุนแรงในครอบครัว[7]บวรศม ลีระพันธ์, ภาณุวิชญ์ แก้วกำจรชัย, และ วินิทรา แก้วพิลา. 2024. … Continue reading
ห้าขวบปีแรกของชีวิตเป็นช่วงเวลาที่สมองและร่างกายของเด็กพัฒนาขึ้นอย่างรวดเร็ว แต่จะเติบโตได้อย่างเต็มศักยภาพก็ต่อเมื่อได้รับการดูแลเอาใจใส่จากผู้ใหญ่[8]ภาวิน ศิริประภานุกูล, สัณห์สิรี โฆษินทร์เดชา, และ ณปภัช สิริเกษมชัย. 2024. “ระบบสวัสดิการเด็กเล็กเพื่ออนาคต”. Kid for Kids.
ปัญหาพัฒนาการล่าช้ามักมีสาเหตุมาจากการที่เด็กไม่ได้รับการกระตุ้นให้เรียนรู้สิ่งรอบตัวเท่าที่ควร ไม่สามารถสร้างสายสัมพันธ์ที่มั่นคงกับผู้ใหญ่ที่เป็นผู้ดูแล ซึ่งมักเป็นผลพวงของปัญหาความสัมพันธ์ของคนในครอบครัว การมีพัฒนาการด้อยกว่าเด็กวัยเดียวกันจะเริ่มเป็นปัญหาเมื่อเด็กย่างเข้าสู่วัยที่ต้องเข้าสังคม เด็กที่เรียนรู้ได้ช้ามักมีปัญหาเรียนไม่ทันเพื่อน น้อยเนื้อต่ำใจ รวมถึงตกเป็นเป้าของการกลั่นแกล้ง[9]มติชน. 2018. “ไทยอันดับ2 ‘เด็กรังแกกันในโรงเรียน’ พบเหยื่อปีละ 6 แสนคน”. 28 มกราคม 2018. https://www.matichon.co.th/local/news_819657. เสี่ยงพัฒนาเป็นภาวะซึมเศร้าหรือโรคทางจิตเวชอื่นๆ เมื่อโตขึ้น

ระบบสาธารณสุขของไทยกำหนดให้มีการคัดกรองพัฒนาการเด็กเล็กอย่างน้อย 5 ครั้งเมื่อเด็กมีอายุได้ 9, 18, 30, 42 และ 60 เดือน เด็กที่สงสัยว่ามีพัฒนาการล่าช้าจะได้รับการกระตุ้นพัฒนาการด้วยเครื่องมือต่างๆ และติดตามคัดกรองซ้ำอีกครั้ง ซึ่งปรากฏว่าในช่วง 5 ปีที่ผ่านมา เด็กไทยที่ได้รับการคัดกรองซ้ำแล้วยังคงมีพัฒนาการล่าช้าอยู่ มีสัดส่วนเพิ่มขึ้นจาก 15.4% ในปี 2019 เป็น 20.3% ในปี 2023[10]Health Data Center (HDC) กระทรวงสาธารณสุข
ซึ่งเป็นแนวโน้มที่น่ากังวลว่าจะซ้ำเติมให้สถานการณ์สุขภาพจิตในไทยย่ำแย่ลงอีกในอนาคต
ครอบครัวของเด็กที่มีปัญหาพัฒนาการล่าช้ามีแนวโน้มเปราะบางอยู่เป็นทุนเดิม จึงมักขาดทรัพยากรทั้งเงินและเวลาที่จะพาเด็กไปรับการรักษาได้อย่างต่อเนื่อง ทั้งยังเผชิญปัญหาการขาดแคลนจิตแพทย์เด็กและวัยรุ่นซึ่งในหลายจังหวัดยังไม่มีประจำอยู่เลยแม้แต่คนเดียว ในขณะเดียวกันความตระหนักถึงปัญหาก็ยังคงถูกบดบังด้วยทัศนคติที่ว่าพัฒนาการล่าช้าเป็นเรื่องไม่เร่งด่วน ‘ดูไปก่อน เดี๋ยวก็ดีขึ้น’ จนอาจลุกลามเป็นโรคทางจิตเวชเมื่อโตขึ้น[11]สรัช สินธุประมา. 2023. “สุขภาพใจที่อยู่ไกลเกินเอื้อมของเด็กและวัยรุ่นไทย”. 10 มกราคม 2023. https://101pub.org/child-and-adolescent-mental-health-care-inaccessibility/.
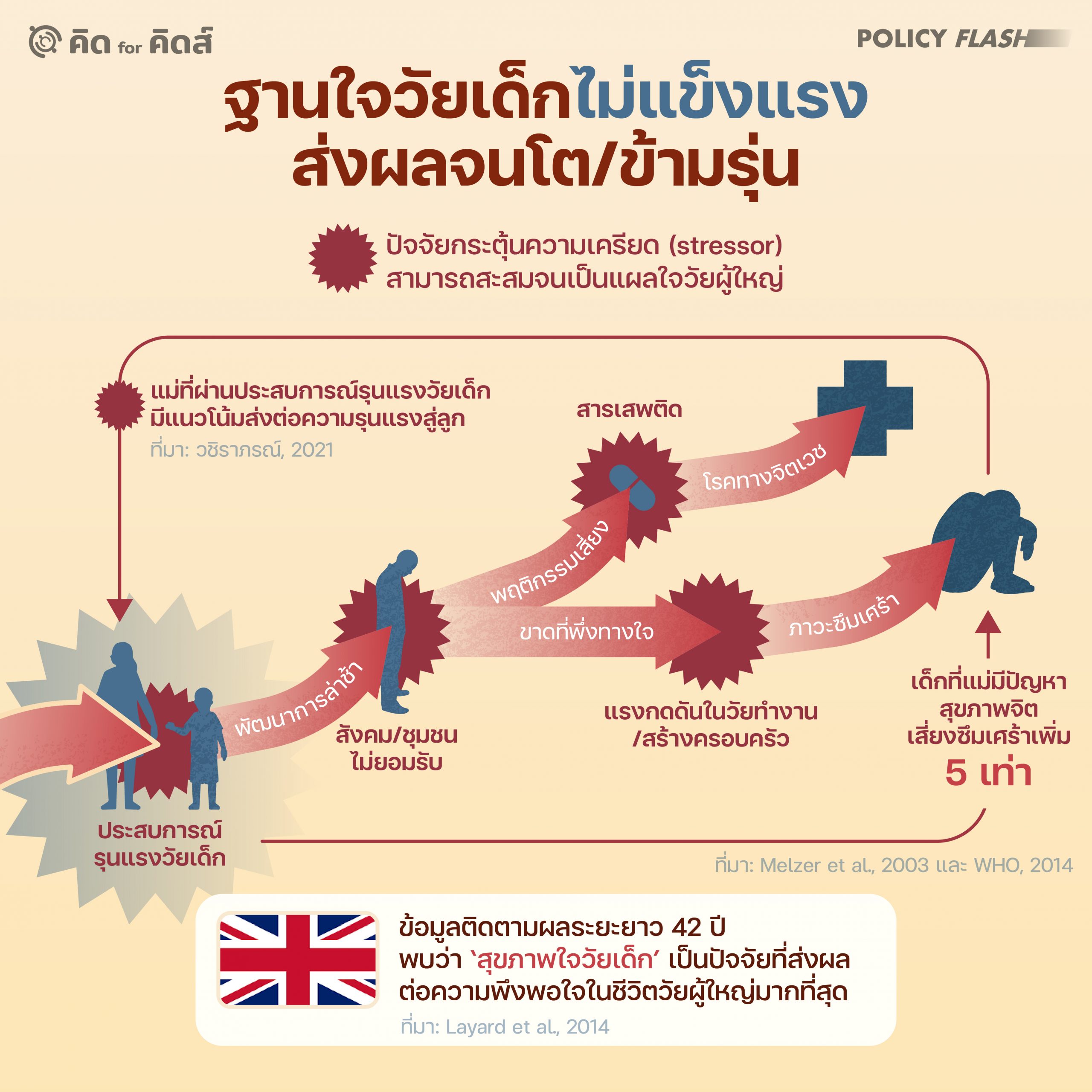
ฐานใจวัยเด็กไม่แข็งแรง ส่งผลจนโต/ข้ามรุ่น
ผู้มีภาวะซึมเศร้าหรือป่วยเป็นโรคซึมเศร้าอาจมีประสบการณ์ชีวิตแตกต่างกันออกไป แต่สิ่งที่มักมีร่วมกันคือประสบการณ์กระทบจิตใจที่ค่อยๆ สะสมทีละเล็กละน้อย จนกระทั่งวันหนึ่งทนแบกรับต่อไปไม่ไหว
พัฒนาการล่าช้าเป็นผลพวงอย่างหนึ่งจากการมีแผลใจวัยเด็ก (Adverse Childhood Experiences) หรือ ACEs ซึ่งยังมีอีกหลายรูปแบบที่อาจส่งผลต่อพื้นฐานจิตใจของเด็กต่างกันออกไป อาทิ การถูกทำร้ายทางจิตใจ พ่อแม่หย่าร้าง การที่คนในครอบครัวใช้สารเสพติด มีปัญหาสุขภาพจิต หรือถูกตัดสินจำคุก ฯลฯ[12]Centers for Disease Control and Prevention, “Adverse Childhood Experiences (ACEs),” August 17, 2021, https://www.cdc.gov/policy/polaris/healthtopics/ace/index.html, (accessed May 11, 2023) บาดแผลเหล่านี้อาจไม่แสดงอาการในทันทีแต่ส่งผลให้พวกเขารับมือและตัดสินใจเรื่องยากๆ ในชีวิตต่อมาได้ไม่ดีนัก โดยเฉพาะในวัยหัวเลี้ยวหัวต่อของชีวิตวัยรุ่นซึ่งต้องการแรงสนับสนุนจากครอบครัวและคนรอบข้าง เด็กและเยาวชนที่มีปัญหาการเข้าสังคม ไม่เป็นที่ยอมรับจากเพื่อน หรือรู้สึกว่าครอบครัวไม่อาจช่วยแก้ไขปัญหาในชีวิตได้ มีแนวโน้มจะมีพฤติกรรมเสี่ยงมากขึ้น จำนวนมากลงเอยด้วยการใช้สารเสพติดเป็นที่พึ่งทางใจจนกลายเป็นโรคทางจิตเวชเรื้อรัง[13]สัมภาษณ์นักจิตวิทยาคลินิกประจำโรงพยาบาลธัญญารักษ์ (25 กุมภาพันธ์ 2024)
ในกรณีที่ไม่เลวร้ายนัก เยาวชนที่มีแผลใจวัยเด็กอาจประคับประคองชีวิตได้จนถึงวัยผู้ใหญ่ แต่เมื่อเผชิญแรงกดดันในชีวิตจากการทำงานหรือการหาเลี้ยงครอบครัว ก็อาจทำให้พวกเขาตกอยู่ในภาวะซึมเศร้าได้ง่ายกว่าคนอื่นๆ งานวิจัยในสหราชอาณาจักรพบว่าการที่แม่มีสุขภาพจิตแย่ เสี่ยงทำให้ลูกโตมามีปัญหาทางจิตเวชมากขึ้นถึง 5 เท่า[14]Melzer, David, Tom Fryers, Rachel Jenkins, Terry Brugha, and Brenda McWilliams. 2003. ‘Social Position and the Common Mental Disorders with Disability: Estimates from the National Psychiatric Survey of Great Britain’. Social Psychiatry and Psychiatric Epidemiology 38 (5): 238–43. https://doi.org/10.1007/s00127-003-0628-1. ในขณะเดียวกัน งานวิจัยในไทยก็พบว่าแม่ที่เคยเผชิญกับการใช้ความรุนแรงก็มีแนวโน้มที่จะส่งต่อความรุนแรงให้ลูกของตัวเองต่อไปด้วย[15]วชิราภรณ์ อรุโณทอง. 2021. “ความสัมพันธ์ระหว่างผลกระทบจากเหตุการณ์รุนแรงในวัยเด็กของมารดาและวิธีการในการเลี้ยงดูลูก”. … Continue reading
ปรับมุมมองสุขภาพใจ ให้เห็นความสำคัญของการลงทุนกับเด็ก/ความรู้
ปัญหาสุขภาพใจที่ส่งผลต่อเนื่องทั้งชีวิตและส่งต่อข้ามรุ่น เรียกร้องให้กรอบการทำความเข้าใจผู้มีปัญหาสุขภาพใจรวมถึงการออกแบบนโยบาย จำต้องคำนึงถึงปัจจัยสร้างแผลใจที่ไม่ใช่แค่มิติการคัดกรองและเยียวยาทางจิตเวช และในขณะเดียวกันก็ไม่ใช่ปัญหาทางจิตวิทยาส่วนบุคคล การที่คนคนหนึ่งจะรับมือกับปัจจัยกระตุ้นความเครียด (stressor) ได้ดีหรือแย่ ไม่ได้ขึ้นอยู่กับเพียงแค่การสร้างทักษะในการล้มแล้วลุกได้ (resilience) หรือการมีความเห็นอกเห็นใจ (empathy) เพราะสิ่งเหล่านี้จะมีขึ้นได้ก็ขึ้นอยู่กับเส้นทางชีวิตข้างหลังทั้งหมดก่อนจะเดินมาถึงจุดนั้นด้วย ข้อนี้เป็นแนวคิดซึ่งเป็นที่ยอมรับกันในแวดวงการพัฒนานโยบายสุขภาพใจระดับโลก ที่เรียกว่า ‘เส้นทางจิตสังคม’ (Psychosocial Pathways) อันเป็นแนวคิดที่พัฒนาต่อยอด ‘ปัจจัยสังคมกำหนดสุขภาพ’ ให้มีจุดเน้นชัดเจนขึ้น โดยให้ความสำคัญกับการป้องกันการสะสมความเสี่ยงตั้งแต่ช่วงต้นของชีวิต[16]Bell, Ruth. 2017. ‘Psychosocial Pathways and Health Outcomes: Informing Action on Health Inequalities’. UCL Institute of Health Equity for Public Health England. https://www.gov.uk/government/publications/psychosocial-pathways-and-health-outcomes.
โครงการเก็บข้อมูลระยะยาวในสหราชอาณาจักรโครงการหนึ่ง เก็บข้อมูลจากแม่ที่คลอดลูกในเดือนเมษายนปี 1970 จำนวน 17,000 คน เกี่ยวกับงาน รายได้ของครอบครัว สุขภาพใจของแม่ จากนั้นเริ่มติดตามเก็บข้อมูลเมื่อเด็กมีอายุได้ 5 ขวบ ต่อเนื่องรวม 9 ครั้งจนเติบโตเป็นผู้ใหญ่ ข้อมูลดังกล่าวอนุญาตให้นักวิจัยทดสอบว่าปัจจัยอะไรบ้างที่ส่งผลต่อความพึงพอใจในชีวิตวัย 42 ปี โดยพบว่าตัวแปรที่สำคัญที่สุดคือสุขภาพใจวัยเด็ก (emotional health) รองลงมาคือพฤติกรรมวัยเด็ก (conduct) และผลการเรียน (intellectual performance) ปัจจัยหลังสุดนี้ส่งผลต่อรายได้ในอนาคตอย่างสำคัญ ทว่าการมีรายได้สูงกลับไม่ใช่สิ่งที่ทำให้คนพึงพอใจกับชีวิตวัยกลางคนมากเท่ากับสุขภาพใจ ณ เวลานั้น (เช่น ความเชื่อมั่นในตนเอง ความสามารถในการจัดการความเครียด) หรือการมีคู่ชีวิตที่พึ่งพาได้ ซึ่งเป็นผลสืบเนื่องมาจากประสบการณ์ชีวิตในช่วงวัย 5-16 ปี[17]Layard, Richard, Andrew E. Clark, Francesca Cornaglia, Nattavudh Powdthavee, and James Vernoit. 2014. ‘WHAT PREDICTS A SUCCESSFUL LIFE? A LIFE-COURSE MODEL OF WELL-BEING’. Economic Journal (London, England) 124 (580): F720–38. https://doi.org/10.1111/ecoj.12170.
หลักฐานเชิงประจักษ์จากการเก็บข้อมูลระยะยาวในต่างประเทศภายใต้กรอบคิดข้างต้น แสดงให้เห็นถึงความสำคัญของการลงทุนกับเด็กและครอบครัว รวมถึงการลงทุนกับความรู้ซึ่งไทยอาจยังต้องทำเพิ่มอีกมาก เพราะความรู้เกี่ยวกับปัจจัยเชิงกายภาพเป็นสิ่งที่เราหยิบยืมมาใช้ได้ไม่ยาก แต่ความรู้เกี่ยวกับปัจจัยเชิงจิตสังคม (Psychosocial Factors) เป็นเรื่องที่ซับซ้อนและยังต้องอาศัยการศึกษาเพิ่มเติมอีกมาก ว่าปัจจัยในเชิงสังคม วัฒนธรรม คุณค่าแบบไทยๆ เรื่องใดบ้างที่เป็นบ่อเกิดของปัญหา เรื่องใดบ้างช่วยสร้างภูมิคุ้มกันทางใจ อันจะเป็นพื้นฐานของการพัฒนานโยบายสุขภาพใจที่รอบด้านและยั่งยืนต่อไปในอนาคต
| ↑1 | Mola, Christian Loret De, Giovanny Vinícius Araújo De França, Luciana de Avila Quevedo, and Bernardo Lessa Horta. 2014. ‘Low Birth Weight, Preterm Birth and Small for Gestational Age Association with Adult Depression: Systematic Review and Meta-Analysis’. The British Journal of Psychiatry 205 (5): 340–47. https://doi.org/10.1192/bjp.bp.113.139014. |
|---|---|
| ↑2 | Joint Commissioning Panel for Mental Health. 2015. ‘Guidance for Commissioning Public Mental Health Services – Practical Mental Health Commissioning’. |
| ↑3 | สำนักงานสถิติแห่งชาติ 2566. โครงการสำรวจสถานการณ์เด็กและสตรีในประเทศไทย พ.ศ. 2565, รายงานผลฉบับสมบูรณ์. กรุงเทพมหานคร: สำนักงานสถิติแห่งชาติ. |
| ↑4 | Goldstein, Jill M., Justine E. Cohen, Klara Mareckova, Laura Holsen, Susan Whitfield-Gabrieli, Stephen E. Gilman, Stephen L. Buka, and Mady Hornig. 2021. ‘Impact of Prenatal Maternal Cytokine Exposure on Sex Differences in Brain Circuitry Regulating Stress in Offspring 45 Years Later’. Proceedings of the National Academy of Sciences 118 (15): e2014464118. https://doi.org/10.1073/pnas.2014464118. |
| ↑5 | World Health Organization. 2014. Social Determinants of Mental Health. Geneva: World Health Organization. https://iris.who.int/handle/10665/112828. |
| ↑6 | Fisher, Jane, Meena Cabral de Mello, Vikram Patel, Atif Rahman, Thach Tran, Sara Holton, and Wendy Holmes. 2012. ‘Prevalence and Determinants of Common Perinatal Mental Disorders in Women in Low- and Lower-Middle-Income Countries: A Systematic Review’. Bulletin of the World Health Organization 90 (2): 139-149H. https://doi.org/10.2471/BLT.11.091850. |
| ↑7 | บวรศม ลีระพันธ์, ภาณุวิชญ์ แก้วกำจรชัย, และ วินิทรา แก้วพิลา. 2024. “การสังเคราะห์ชุดนโยบายสุขภาพจิตของประชากรชาวไทยภายใต้บริบทหลักประกันสุขภาพถ้วนหน้า”. Kid for Kids. |
| ↑8 | ภาวิน ศิริประภานุกูล, สัณห์สิรี โฆษินทร์เดชา, และ ณปภัช สิริเกษมชัย. 2024. “ระบบสวัสดิการเด็กเล็กเพื่ออนาคต”. Kid for Kids. |
| ↑9 | มติชน. 2018. “ไทยอันดับ2 ‘เด็กรังแกกันในโรงเรียน’ พบเหยื่อปีละ 6 แสนคน”. 28 มกราคม 2018. https://www.matichon.co.th/local/news_819657. |
| ↑10 | Health Data Center (HDC) กระทรวงสาธารณสุข |
| ↑11 | สรัช สินธุประมา. 2023. “สุขภาพใจที่อยู่ไกลเกินเอื้อมของเด็กและวัยรุ่นไทย”. 10 มกราคม 2023. https://101pub.org/child-and-adolescent-mental-health-care-inaccessibility/. |
| ↑12 | Centers for Disease Control and Prevention, “Adverse Childhood Experiences (ACEs),” August 17, 2021, https://www.cdc.gov/policy/polaris/healthtopics/ace/index.html, (accessed May 11, 2023) |
| ↑13 | สัมภาษณ์นักจิตวิทยาคลินิกประจำโรงพยาบาลธัญญารักษ์ (25 กุมภาพันธ์ 2024) |
| ↑14 | Melzer, David, Tom Fryers, Rachel Jenkins, Terry Brugha, and Brenda McWilliams. 2003. ‘Social Position and the Common Mental Disorders with Disability: Estimates from the National Psychiatric Survey of Great Britain’. Social Psychiatry and Psychiatric Epidemiology 38 (5): 238–43. https://doi.org/10.1007/s00127-003-0628-1. |
| ↑15 | วชิราภรณ์ อรุโณทอง. 2021. “ความสัมพันธ์ระหว่างผลกระทบจากเหตุการณ์รุนแรงในวัยเด็กของมารดาและวิธีการในการเลี้ยงดูลูก”. วารสารสุขภาพจิตแห่งประเทศไทย 29 (3): 215–28. |
| ↑16 | Bell, Ruth. 2017. ‘Psychosocial Pathways and Health Outcomes: Informing Action on Health Inequalities’. UCL Institute of Health Equity for Public Health England. https://www.gov.uk/government/publications/psychosocial-pathways-and-health-outcomes. |
| ↑17 | Layard, Richard, Andrew E. Clark, Francesca Cornaglia, Nattavudh Powdthavee, and James Vernoit. 2014. ‘WHAT PREDICTS A SUCCESSFUL LIFE? A LIFE-COURSE MODEL OF WELL-BEING’. Economic Journal (London, England) 124 (580): F720–38. https://doi.org/10.1111/ecoj.12170. |






